めまいを深く知るために
めまい・ふらつきを理解し治療に役立てるために必要な情報を提供します。私たちが倒れることなく歩く、走る、飛び上がる。あるいはさまざまなスポーツを巧みにできるためには脳の働きを中心とする複雑な仕組みが働いています。それらを理解し、検査・病気・治療を正しく進めることが大切です。
滑らかで滞りのない運動
私たちが倒れることなく歩く、走る、飛び上がる。あるいはさまざまなスポーツを巧みにできる。そのようなことが可能になるためには常に視線と姿勢を正しく保つことが必要です。
視線の制御
外界の対象物が動くとき、頭部が動くとき、視線が制御され対象物の網膜像がぶれないようにします。対象物が静止している時には、眼球が動かないようにします。視線の制御は眼球運動系と頭部運動系の2つの要素から成り、眼球運動系は眼球を動かすことにより、頭部運動系は頭を動かすことにより視線の制御を行っています。2つが共同で働くことによって、適切な視線の制御が達成されます。
視線制御の仕組み
- 関心のある対象物をよくみようとする時、能動的な固視機能が対象物を網膜に保持します。
- 外界を素早く見わたしたり、文字を読んだりするために素早い眼の動き(衝動性眼球運動)によりひとつの視点から次の視点へと視線が動きます。
- ゆっくりとした眼の動き(滑動性追従眼球運動)が目標物がどのくらいの速度で動いているかを計算し、その速度に合わせて眼を動かすことによって動く物体を追うことができます。
- 視線の移動には頭部と眼球の協調運動を必要とするものがあります。
能動的な固視機能
眼が動いてない時、視覚は最も正確になるので、関心のある対象物をよくみるようなとき、眼球運動を抑制しはっきりと対象物がみえるようにします。先天眼振とよばれる生れつき眼球が振り子のように細かく揺れるような状態では物がハッキリ見えません。これは視覚の異常ではなく能動的な固視機能に問題があるためによるものです。
素早い眼の動き(衝動性眼球運動)
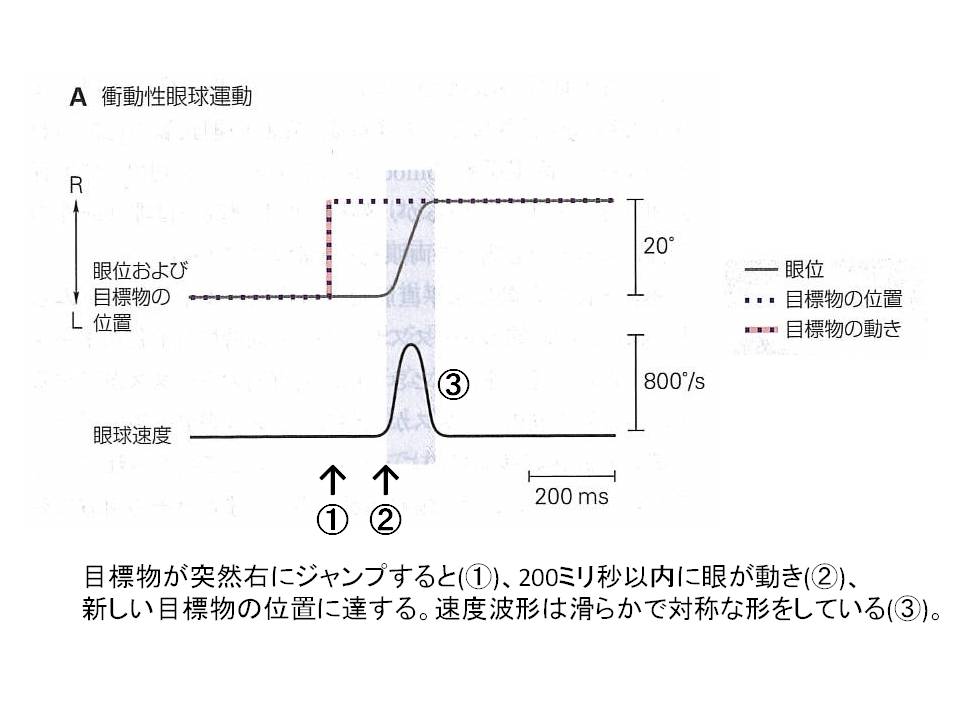
衝動性眼球運動の特性
- 衝動性眼球運動は目標物の動きの1秒に満たない間に起こり、角速度は900°/秒にも達します。これは視界の中のどの場所にも一瞬のうちに視線を移動できること意味します。
- 衝動性眼球運動の速度は目標物までの距離のみで決まり。随意的に変化させることはできません。
- 一度起こった衝動性眼球運動の軌道修正はできません。運動方向の修正は続いて起こる衝動性眼球運動によって行われます。
- 疲労、薬物、または病的状態で衝動性眼球運動の速度が低下することがあります。
- 正確な衝動性眼球運動は、視覚目標物のみならず、音、触覚刺激、空間内の場所の記憶、さらには言葉による指示(「左をみなさい」など)によっても起こります。
- 水平方向と垂直方向の衝動性眼球運動の仕組みは異なっています。
ゆっくりと目標物を追う眼の動き(滑動性追従性眼球運動)
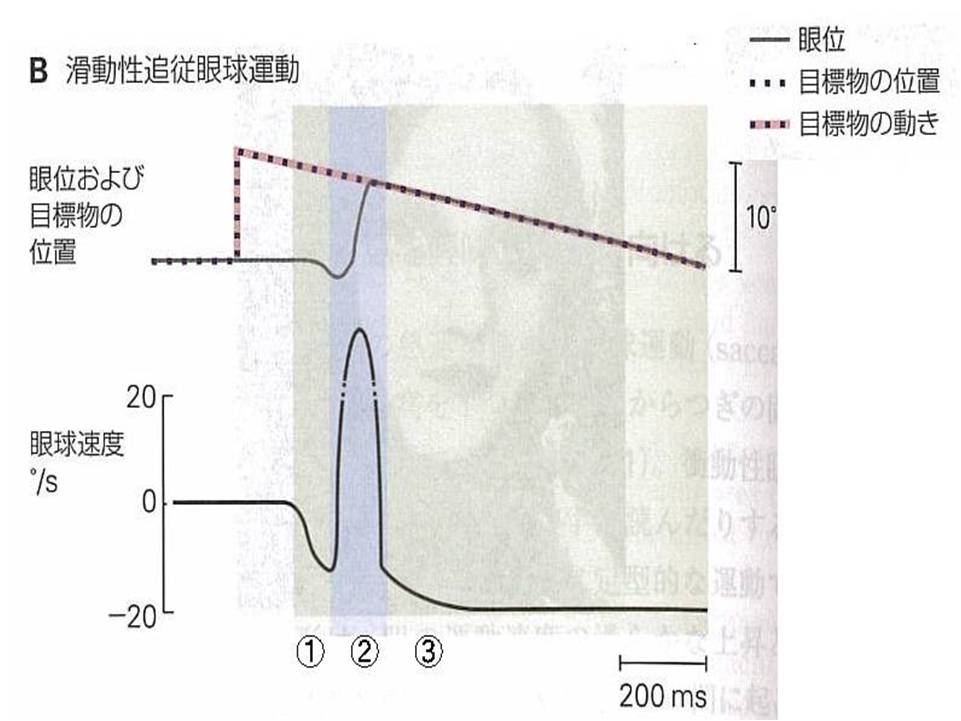
滑動性追従性眼球運動の特性
- 滑動性追従性眼球運動の最大角速度は約100°/秒で、衝動性眼球運動よりもはるかに遅い。
- 薬物、疲労、アルコール、さらにが注意がそれることによっても、滑動性追従性眼球運動の質は低下します。
- 滑動性追従性眼球運動と衝動性眼球運動は、異なる中枢性の制御を受けています。
- 目標物が視線の中心からジャンプして、その後ゆっくり戻ってくる時(左の図)、①滑動性追従性眼球運動は衝動性眼球運動よりも運動の起こる時間(潜時)が短く、網膜の周辺の像の動きにも反応するため、最初に滑動性追従性眼球運動が起きます。目標物が視野の中心に戻ってくる時、眼はしばらく目標物とは対方向に動きます。②その後衝動性眼球運動が始まり、目標物を網膜の中心窩で捉えます。③これに続く滑動性追従性眼球運動が目標物の動きを正確にとらえます。
素早い眼の動きとゆっくりと目標物を追う眼の動きの統合
電車で駅を通過する時に駅の名前を知るためにホームを見つめることは日常よく行うことです。この時の眼の動きをみると眼が律動的に動いていることがわかります。ゆっくり進行方向に眼球が動き、その後反対方向への急速な眼球運動がおこります。視運動性眼振(鉄路眼振)と呼ばれています。進行方向へのゆっくりした眼球運動は滑動性追従性眼球運動であり、その後の反対方向へ急速な眼球運動が衝動性眼球運動です。視運動性眼振はめまいの検査としてもおこなわれています(視運動性眼振)。
Turn around look at me 頭部と眼球の協調運動
Bee Gees(イギリスのロックグループ)の歌った曲のタイトルです。こう声をかけられたら人は振り返って相手を見つめるでしょう。日常では、頭を動かさずに視線のみの動きで対象物を眼で追うことは少なく、頭を同時に動かすことによって視線を制御しています。視覚刺激により起こる眼球運動と頭の動きによる三半規管刺激により起こる眼球運動(前庭動眼反射といいます)の協調による視線制御です。
前庭動眼反射
頭を左右に動かすことは三半規管への刺激となり、その結果として反射的な眼球運動がおこります。前庭動眼反射と呼ばれています。前庭動眼反射は頭部運動を代償し網膜のずれを少なくします。
前庭動眼反射の仕組み
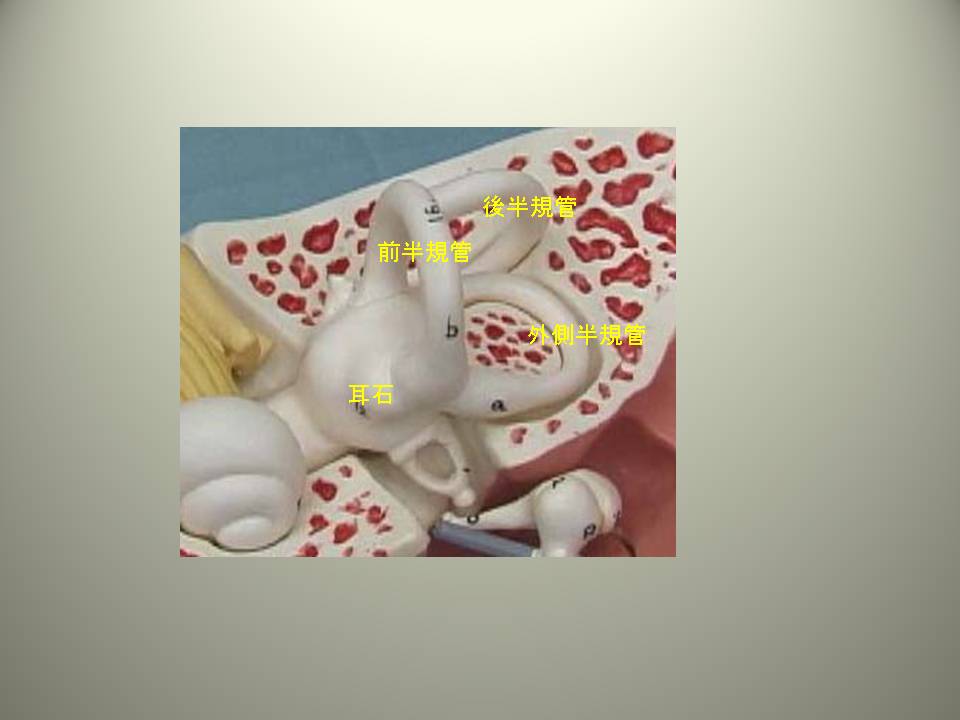
耳の奥の内耳に体のバランスを保つために必要な情報をあつめる受容器(センサー)があります。
内耳には音のセンサーである蝸牛が前方にあります。バランスを保つためのセンサーには頭の傾きのセンサーである前庭と頭の回転運動のセンサーである三半規管があります。
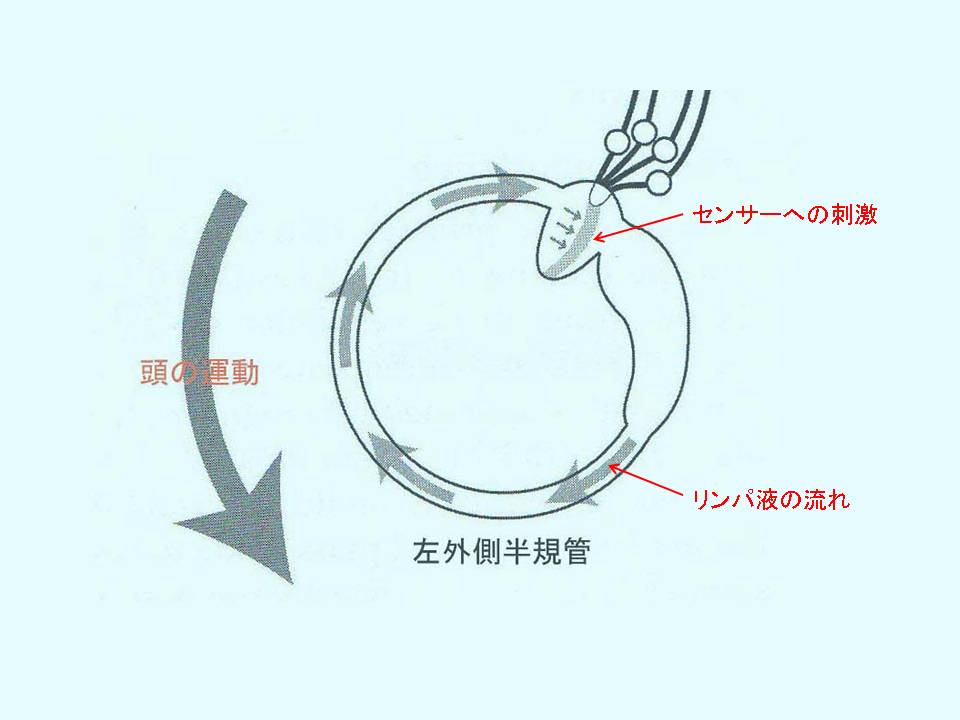
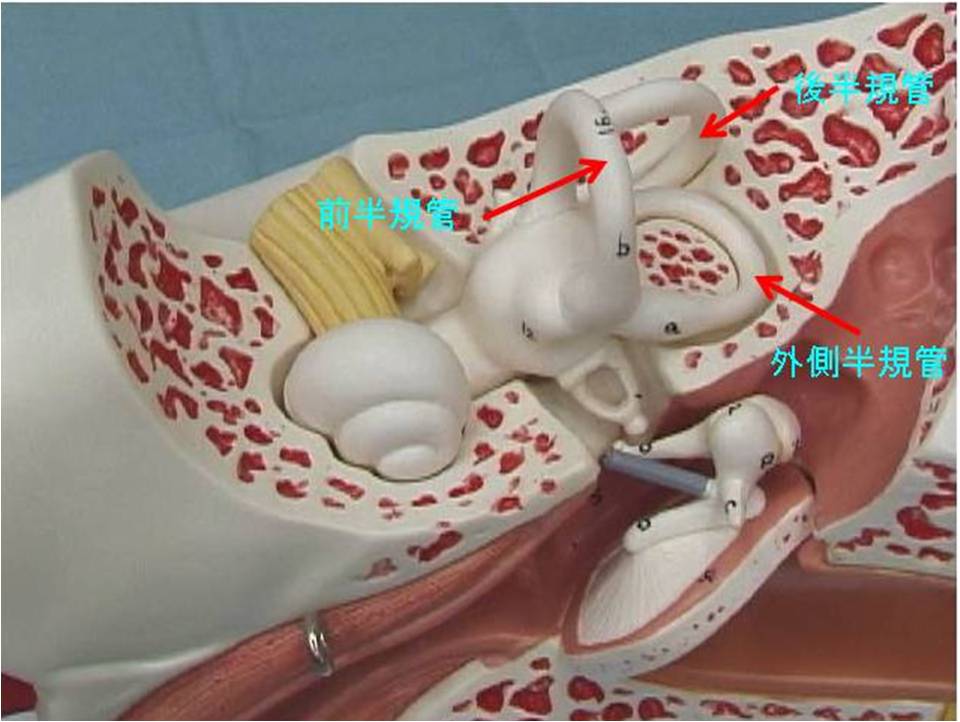
三半規管の反応が回転運動を認知させる。
イスに座って例えば左に回転するときに頭の運動のセンサーとして働いているのは三半規管のうちの外側半規管です。左の図は、左の外側半規管の模式図です。頭が左に回転すると、半規管内に頭の動きと反対方向に向かうリンパ液の流れがおこります。このリンパ液の流れがセンサーを刺激し頭が回転したことがわかる仕組みになっています。
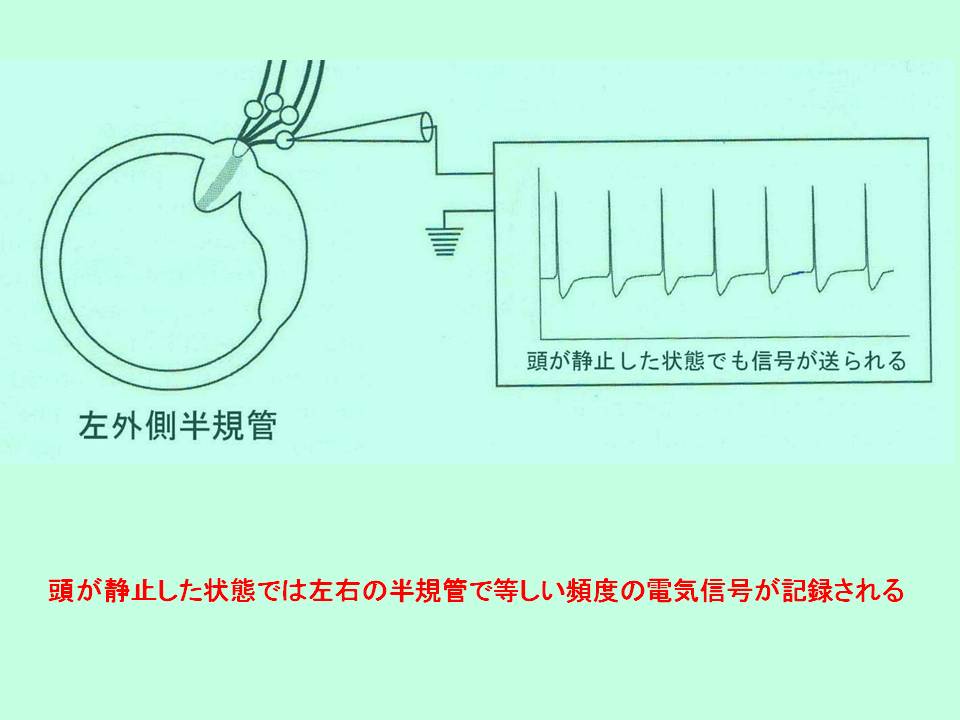
頭が制止した状態では左右の半規管で等しい頻度の電気信号が記録される。
左外側半規管のセンサー細胞に電極を刺し、センサー細胞からの電気信号を記録してみます。すると頭が静止している状態でも電気信号が記録されます。右の外側半規管からも同様の電気信号が記録され、頭が静止している状態では、左右の外側半規管から等しい頻度で電気信号が記録されます。
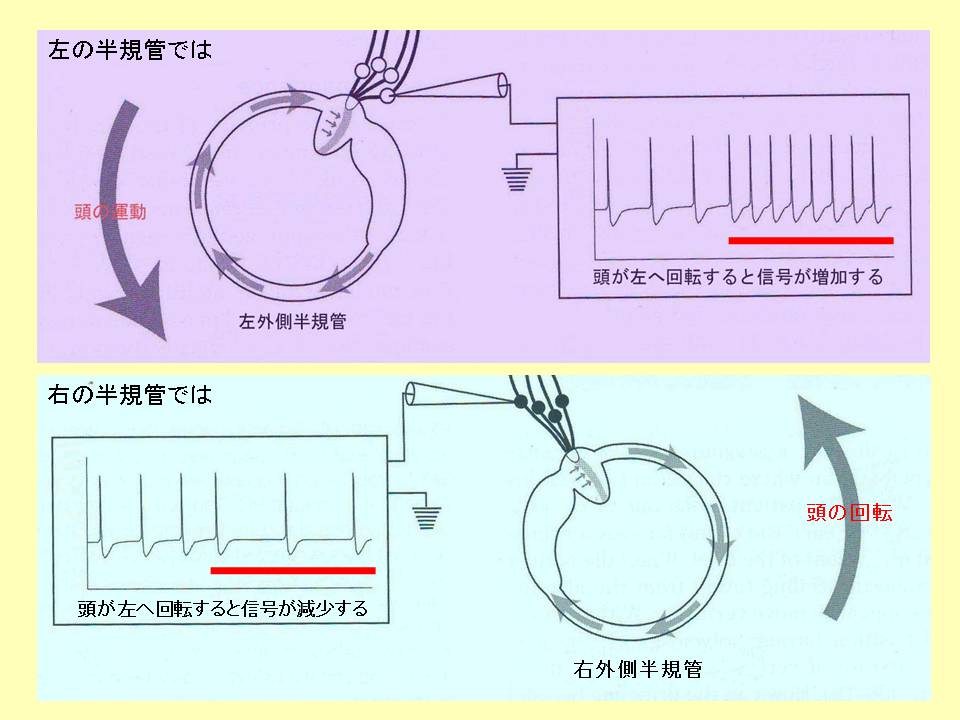
頭を動かした時、左右の半規管からの電気信号が異なる
イスが左へ回転し頭や体が左へ回転するとき、左右の外側半規管にあるセンサー細胞からの電気信号を記録すると、上の段の左外側半規管のセンサー細胞からの電気信号は頭が左に回転している間電気信号が増加しています。一方、下の段では、右外側半規管からの電気信号が頭が左に回転する間電気信号が減少しています。
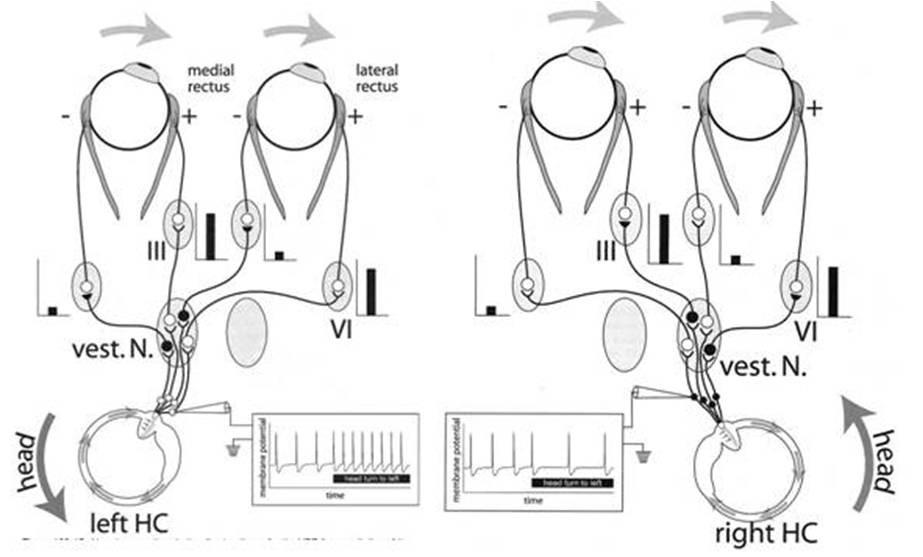
左右の外側半規管のセンサー細胞の電気信号が神経を介して眼球運動を起こすことになります。上の図のように頭が左に回転すると眼球は右に動くことになります。
前庭動眼反射の特性
コーヒーの入ったカップを回転させるとき、カップが回り始めると、中のコーヒーは空間内でのもとの位置を保とうとして、カップとは反対方向に回り始めます。カップを同じ速さで回し続けると、コーヒーがカップの動きに追いついて一緒に回転するようになります。カップの回転を遅くして停止させると、コーヒーはしばらく回り続け、その流れはカップに対して逆向きになります。半規管の中の内リンパの動きはこれと同じです。リンパ液の流れに従って細胞の電気信号が発生し上記のような眼球運動がおこります。
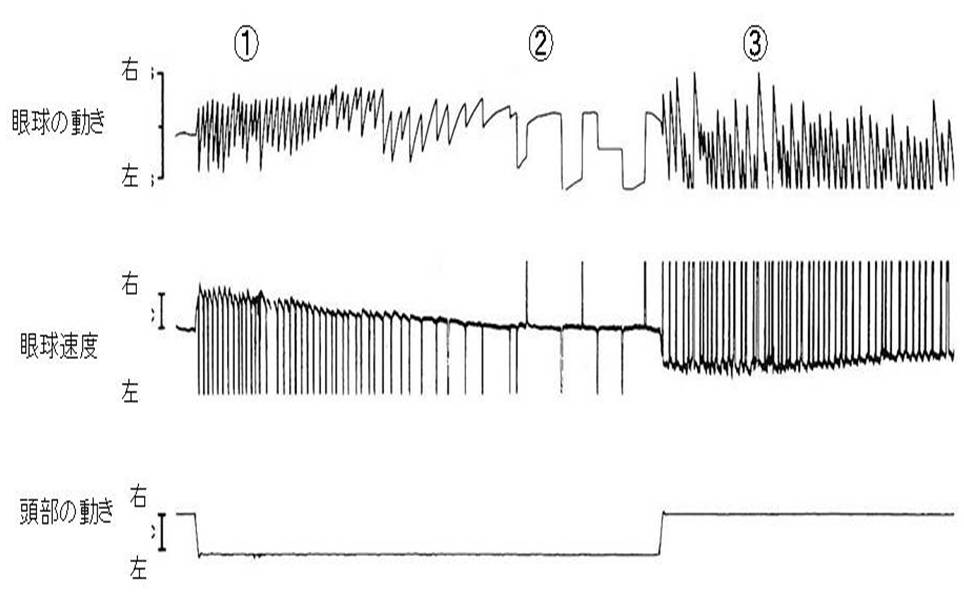
頭部が一方向に回転するのを半規管が感知すると、眼球は反対方向に回転し始めます。この代償性眼球運動は前庭性緩徐相と呼ばれます。頭部の回転が持続する場合、眼球は可動範囲の限界に達し、急速な眼球運動(急速相)が起こって、眼球は頭部が回転する方向の新しい固視点へと偏位します。回転が持続する場合、眼球は前庭性緩徐相と急速相を交互に繰り返し眼振が起こります(下図①)。頭部の回転が続くとコーヒーカップの例のように内リンパの慣性の影響はなくなり、頭部の回転が持続していても眼振は停止します(下図②)。頭部の回転を突然停止すると、内リンパは、それまで頭部が回転したのと同じ方向に動きつづける。その結果、回転時の眼振と反対向きの眼振が起こります(下図の③)。これは回転後眼振と呼ばれます。回転後眼振は暗所のみでおこります。明所では視覚情報により前庭性眼振が抑制されます。同じように明所での頭部回転では前庭入力がなくなっても、頭部の回転が続く限り、視運動性反射により眼振が持続します。前庭動眼反射と視性眼球運動制御は相互に働き視性制御を行っています。実際の回転眼振、回転後眼振ともに、内リンパの動きから推測されるよりも長く持続します。半規管からの頭部の動きに関する情報が伝達されなくても、脳幹のネットワークが速度蓄積という過程により眼球運動系に速度シグナルを供給するためです。私たちが身体を動かしながら安定した視線を保つのは複雑な神経ネットワークを必要としています。
片側の三半規管が障害されると
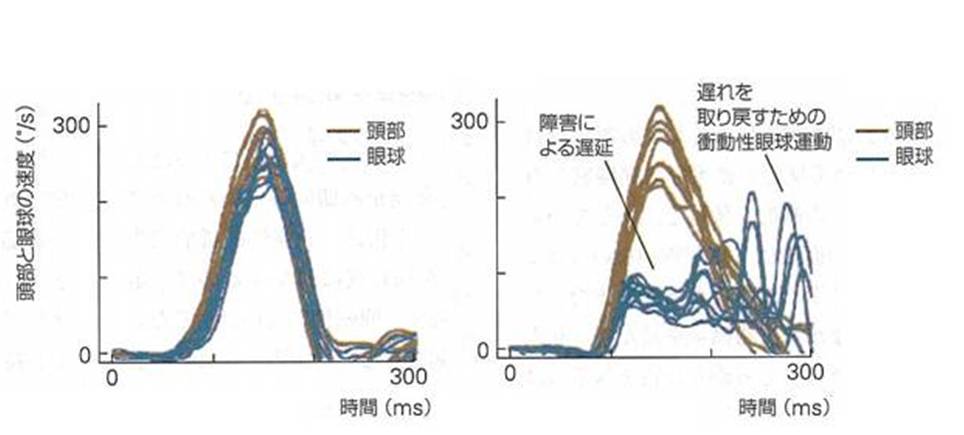
眼の前に人差し指を立て、指先を固視しながら頭部を右あるいは左に急速に回転させると、三半規管の機能が正常であれば眼球の速度は頭部の速度に一致します(図の左)。半規管機能に障害があると、眼球は頭部に遅れて動き、頭部の完了した後に、遅れを取り戻すための衝動性眼球運動が起こります(図の右)。この衝動性運動は視覚入力により引き起こされるものです。
姿勢制御
転倒することなくスムースに動くためには姿勢の調節が重要です。姿勢の調節は定位と平衡の二つの要素から成り立っています。定位と平衡は異なる神経系で制御されています。定位とは重力に逆らって身体を支持することで、持続的な姿勢筋緊張により地表に対して四肢の進展位を維持させます。静止起立時であっても身体は動揺しています。さらには様々な動きで身体は動揺します。身体動揺を緩和し姿勢を維持することが平衡です。
姿勢制御の仕組み
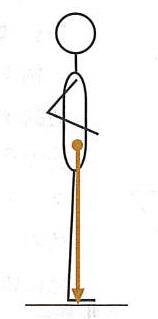
起立しながら平衡を維持するためには身体重心から下方への力のベクトルが両足が床に接する面(支持面)の内側に保持される必要があります(図の矢印)。支持面が小さいほど平衡維持が難しくなります。両足での起立より片足で立つ方がふらつきが大きくなるのはこのためです。
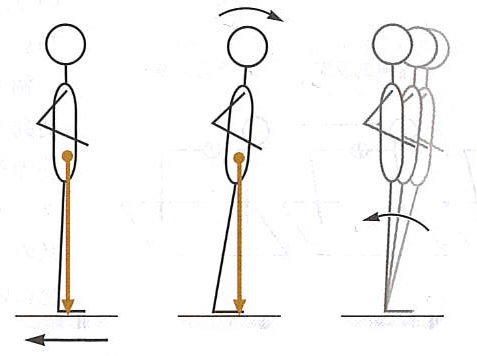
起立している踏み台を突然後方へ動かすと(電車が動くときなどに経験します)足関節を中心に身体が前方に傾斜し重心のベクトルはつま先側に移動します。姿勢が回復する際には、身体は足関節を中心に回転し、重心は脚よりも後方のもとの位置にもどります。これを足関節による平衡維持(足関節戦略)といいます
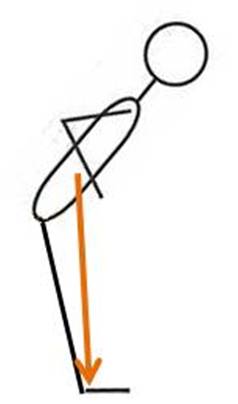
外力が大きく身体の揺れが大きい場合、体幹が屈曲し、足関節が進展して、殿部は後方に移動します。幅の狭い板の上に立っていたり、不安定な起立の状況ではこのようにして姿勢の平衡を保とうとします。これを股関節による平衡維持(股関節戦略)といいます。
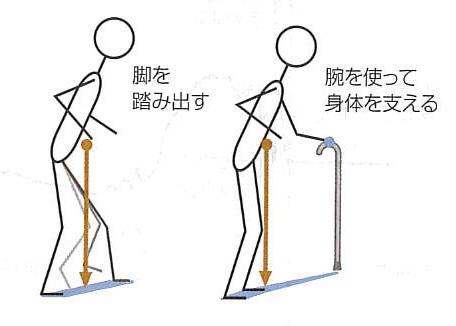
足関節や股関節をもちいた平衡維持以外にも姿勢反応の代替戦略があります。そのひとつに支持面を拡大して重心の位置が支持面の内側に保たれるようにする方法です。ひとつが、重心の前方に足を踏み出して身体の動きを抑える方法です。バランスを崩すと思わず踏み出すことは経験することです。もうひとつは、支持体をつかむことによって、手と支持体との接点が支持面に含まれるようにすることです。転倒しそうな時に壁に手をついたり、取っ手をつかんだりすることは日常で経験することですし、高齢の方では杖を使うことも多いものです。
姿勢制御の特性
自動的姿勢反応
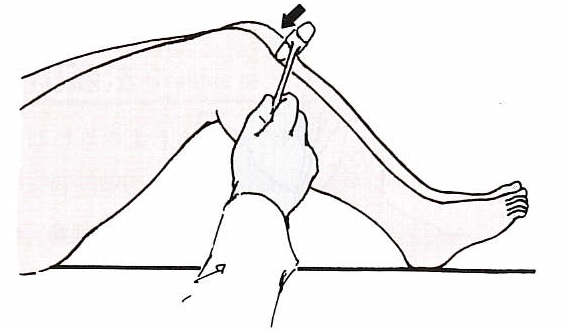
突然の外力に対して起こる自動的な姿勢反応は単純な反射ではありません。外力が加わってから姿勢反応が起こるまでの時間(潜時)は、伸長反射よりも長いことが分かっています。代表的な伸長反射はいわゆる膝蓋腱反射です。自動的姿勢反応は、単純な反射ではなく、平衡の維持という目的のために、骨格筋が特徴的な時間の流れに沿って協調的に活動することです。姿勢反応の潜時は伸長反射よりも長いのですが、随意的な反応時間よりは短くなっています。自動的姿勢反応は意識に上がることのない意識下の反応なのです。
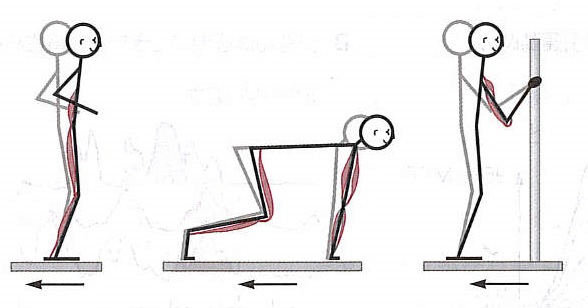
姿勢の形により姿勢の維持にに使われる筋肉は異なります。立位では体幹背側の筋や脚の背面の筋群(ハムストリング、腓腹筋)を用いて維持します(図の左)。四つばいでは、腕の筋、脚前面の筋を用います(図の中)。支持体を握って直立する場合にはほとんど腕の筋だけで平衡を維持します(図の右)
足関節戦略と股関節戦略
自動的な姿勢反応は幅の狭い板の上に立つ時と幅の広い胃踏み台にたす時では異なった筋を用いて行われます。
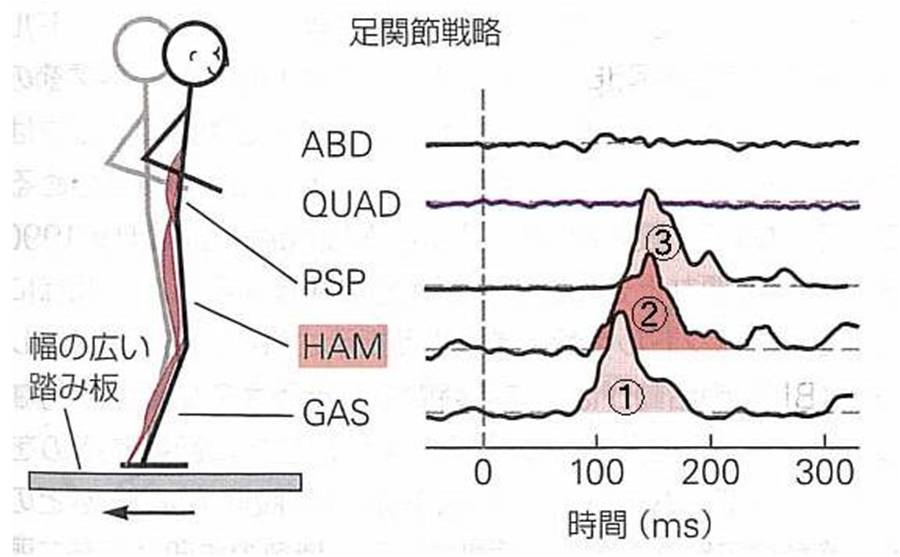
幅の広い踏み台に立ち、踏み台を後方に動かして前方への動揺を誘発すると、踏み台の始動から90ミリ秒後に①足関節(腓腹筋)、②膝(ハムストリング)、③殿部の後方(傍脊柱筋)の筋群へと順次活動が誘発されます。この姿勢反応は足関節戦略とよばれ、主に足関節を軸に身体を傾けることによって姿勢を回復させます。
PSP:傍脊柱筋 HAM:ハムストリング GAS:腓腹筋
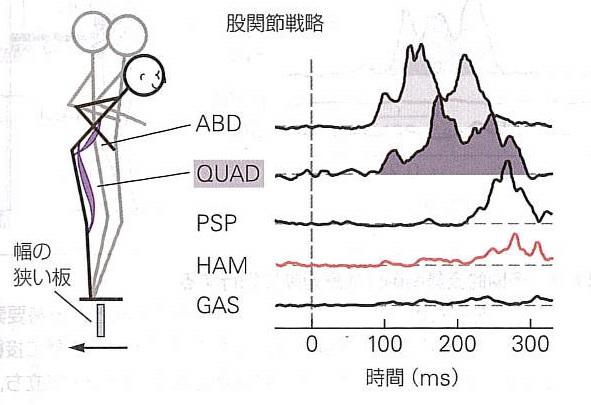
幅の狭い板では、股関節や体幹の前方筋群が活動します。踏み台の始動から90ミリ秒後これらの筋群はほぼ同時に活動が誘発されます。この股関節戦略とよばれる自動的な姿勢反応パターンは股関節を前屈させ、足関節を反対に回転させることで、重心を回転させます。
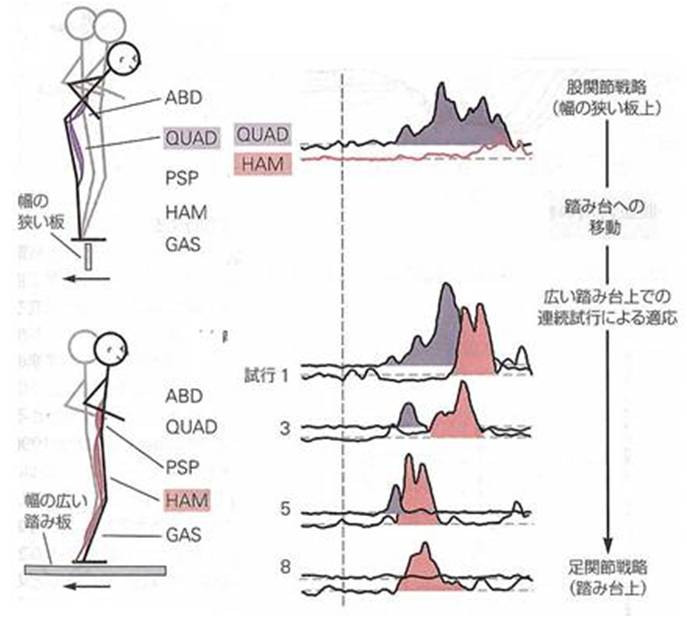
身体姿勢の平衡はこれらの足関節戦略と股関節戦略を順次組み合わせて行われています。姿勢反応は直前の状況に影響されるため新しい条件に対しての適応はゆっくり起こります。例えば幅の広い踏み台から幅の狭い板に移動する場合、最初の2~3回は依然と足関節戦略を用いて姿勢を保とうとします。幅の狭い板の上ではこの戦略は役に立たず、転倒する可能性があります。そこで、数回の試行を繰り返すうちに、しだいに股関節戦略へと切り替えます。幅の狭い板から幅の広い踏み台に戻る時も同様です。図では、幅の狭い板の上では大腿四頭筋(QUAD)の活動が起こっています。広い踏み台の上に移動すると最初は大腿四頭筋(QUAD)の活動が起こっています。数回の試行のうちにQUADの活動はなくなり、ハムストリング(HAM)の活動が主体となります。股関節戦略から足関節戦略へと徐々に変化していくことを示します
随意運動と予期的姿勢調節
随意運動は、それ自体が姿勢の定位と平衡を不安定化させることがあります。例えば、起立した状態で素早く腕を前方に上げると、股関節を進展させ、膝関節を屈曲させ、足関節を背屈させる力が生じて、身体の重心は足に対して前方に移動します。神経系は、随意運動が姿勢に及ぼす影響についてあらかじめ知識をもっており、しばしば主たる運動に先行して予期的姿勢調節を行います。
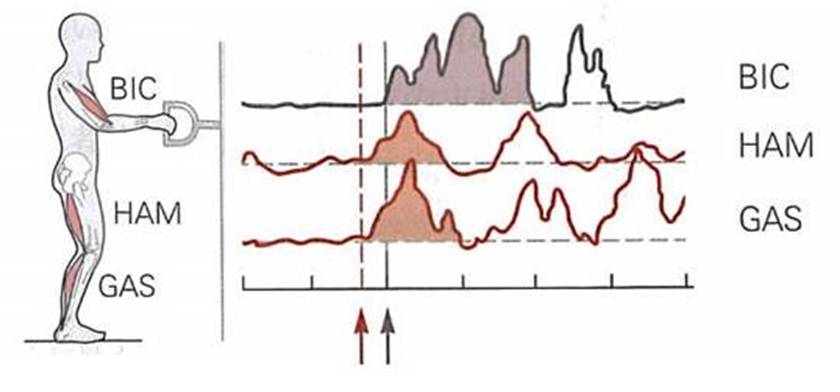
例えば図のように、支えなしに起立している人が壁に固定されているハンドルを素早く引くと、腕の筋(BIC:上腕二頭筋)よりも先に脚の筋(GAS:腓腹筋とHAM:ハムストリング)が活動します。これにより随意運動中の姿勢を安定させます。
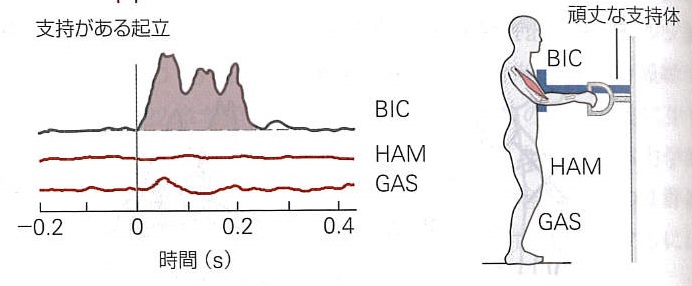
肩が頑丈な支持体で支えられている場合には、同じ動作であっても予期的な脚の筋活動は生じません。支持体に頼って身体が前方に動くのを防ぐためです。
外部からの合図に反応してハンドルを引く場合、支持体がある方が腕の筋は早く活動します。支持体がない場合、安定した姿勢が必要であり、は随意的な腕の筋活動は遅れる傾向があります。
私たちが倒れることなく歩いたり、走ったりすることができるのは動いている時にも正しく姿勢調節が行われているからですが、特に予期的姿勢調節が重要な役割を果たしています。歩きなれた廊下でたまたま落ちていたものに脚をとれら転倒しそうになることはだれでも経験することです。このような時には予期的姿勢調節がうまくいかないのです。
随意運動と姿勢定位
個々の運動課題を効果的に行うために、身体を適切に定位(姿勢定位)させる必要があります。姿勢定位は平衡制御と相互作用しますが、2つのシステムは独立に作用します。一定時間にわたって体勢を維持するのに必要なエネルギーは、姿勢定位に影響を及ぼします。体幹を重力に対して直立位にすることで、支持面上に保持するのに必要な力とエネルギーを最小にすることができます。課題のなかには、ある身体部位の位置を空間内で安定させることが重要なものもあります。例えば、満杯のグラスを持って歩くときには、中身がこぼれないように重力に逆らって手を安定させることが重要になります。また、課題によっては、ある身体部位を別の部位に対して安定させることが重要となります。例えば、歩きながら本を読む時には、本を持つ手を頭部や眼球に対して安定させることが重要になります。身体の動きに関する感覚シグナルの精度を最適化できるような姿勢定位をとることがあり、不安定な床面や動く床面床面では特にその傾向が強くなります。スキーヤやウインドサーファーは、地面に対する垂直性の情報を主に前庭感覚や視覚から得るので、しばしば、鉛直線に沿って頭部を保持します。この姿勢が最も正確に垂直を知覚することができ、頭部が傾くと正確さがていかするからです。外部から力がかかると予期できれば、力の方向に身体を傾け、床面が不安定になると予期できれば、膝を曲げ、足を開き、腕を伸ばすなど身体定位をあらかじめ変更し予測される影響を最小限に抑えることができます。姿勢定位は、課題の適切に行い、姿勢制御のための感覚を評価し、外部からの影響の予測に重要なのです。
めまいの起こるメカニズム

めまいとは体や外界が動いていないのに動いていると錯覚している状態である。
めまいとは体や外界が動いていないのに動いていると錯覚している状態と考えられます。話を単純にするために、イスに座っていたら突然自分が左回りに回転しているようなめまいが起こったことを考えてみます。イスが実際に左に回転して体が回転したのであればそれは正常な感覚で、私たちは眼を開けていても、あるいは眼を閉じていてもイスが回転し、体が回転していることを感じることができます。めまいではイスが回転していない、自分が回転していないのに回転しているように感じてしまうわけですから、体の回転を感じ取る仕組みになにか変化が起こってめまいが起こっていると考えらます。
私たちはさまざまな情報をもとに体が回転していることを認知している。
そもそもイスに座った体が左に回転していることを私たちはどのようにしてわかるのでしょうか。眼を開けていればイスの回転につれて外界が動くのがわかります。視覚からの情報は外界の動きと自分自身の運動を知る手がかりとなります。けれども私たちは眼を閉じてもイスの回転とともに自分が回転していることを感じることができます。このことから視覚以外にも回転を感じる仕組みが備わっていることがわかります。視覚以外の体の運動を知る手がかりには内耳からの情報と体の筋肉や腱からの固有知覚からの情報があります。
体の動きや体の位置を感じとることに重要な役割を果たす内耳
眼を閉じているときに体の動きや体の位置を感じとることに重要な役割を果たしているものが内耳で、耳の奥の骨の中に存在します。

耳の奥の内耳に体のバランスを保つために必要な情報をあつめる受容器(センサー)があります。

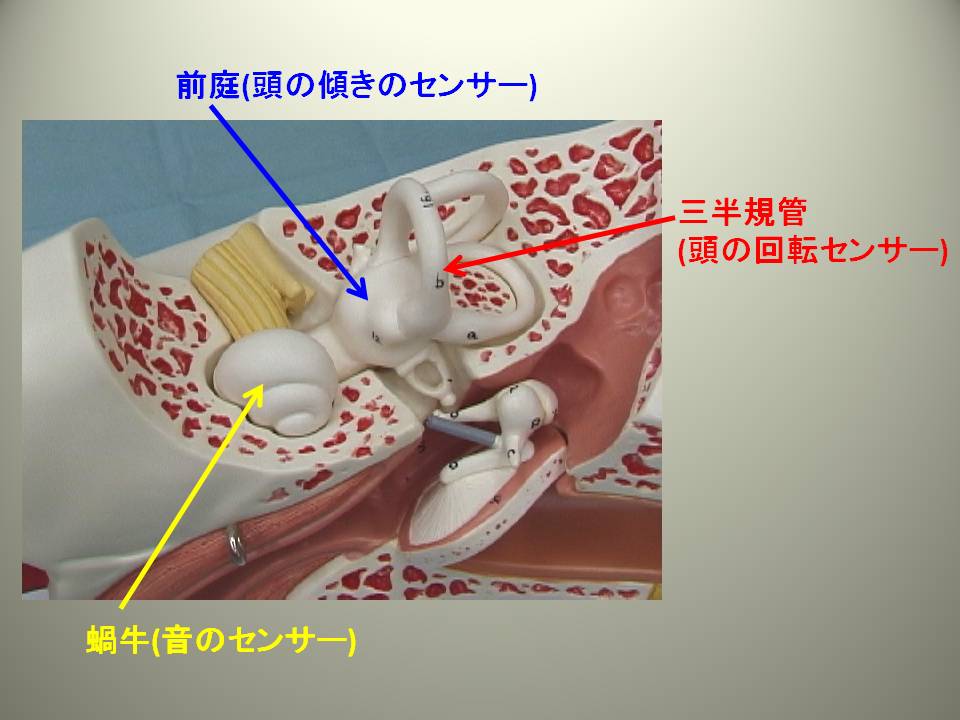
内耳には音のセンサーである蝸牛が前方にあります。バランスを保つためのセンサーには頭の傾きのセンサーである前庭と頭の回転運動のセンサーである三半規管があります。

前半規管・後半規管・外側半規管からなる三半規管は環状をなし互いに直角に配置されています。この空間における三半規管の配置のおかげで私たちは頭のあらゆる方向への回転運動を感じとることができます。また、前庭には耳石と呼ばれる重力のセンサーが存在しています。三半規管が頭の回転運動のセンサーであるのに対し、耳石は位置のセンサー、頭がどれだけ傾いているかを感じとるセンサーです。私たちは三半規管と耳石の働きによって頭がどのように回転しても、あるいは頭がどのような位置にあっても眼を閉じている状態でそれを感じとることができます。

三半規管の反応が回転運動を認知させる。
今はイスに座って回転している場合を考えていますので、単純に三半規管のみを取り上げます。イスに座って例えば左に回転するときに頭の運動のセンサーとして働いているのは三半規管のうちの外側半規管です。左の図は、左の外側半規管の模式図です。頭が左に回転すると、半規管内に頭の動きと反対方向に向かうリンパ液の流れがおこります。このリンパ液の流れがセンサーを刺激し頭が回転したことがわかる仕組みになっています。

頭が制止した状態では左右の半規管で等しい頻度の電気信号が記録される。
左外側半規管のセンサー細胞に電極を刺し、センサー細胞からの電気信号を記録してみます。すると頭が静止している状態でも電気信号が記録されます。右の外側半規管からも同様の電気信号が記録され、頭が静止している状態では、左右の外側半規管から等しい頻度で電気信号が記録されます。

頭を動かした時、左右の半規管からの電気信号が異なる
イスが左へ回転し頭や体が左へ回転するとき、左右の外側半規管にあるセンサー細胞からの電気信号を記録すると、上の段の左外側半規管のセンサー細胞からの電気信号は頭が左に回転している間電気信号が増加しています。一方、下の段では、右外側半規管からの電気信号が頭が左に回転する間電気信号が減少しています。

左右の半規管からの電気信号の差を脳が解析し、頭が回転したことがわかる
イスに座って静止している状態では、左右の外側半規管にあるセンサーから等しい頻度の電気信号が発生しています。仮にその頻度を100としましょう。左右の半規管からの電気信号は等しく100です。イスが左へ回転し体や頭も回転すると、左の外側半規管からの信号の頻度は増加します。例えば120へ増えたとします。一方、右の外側半規管では信号の頻度は減少します。信号の増減の大きさは左右で同じですから100から80になります。左右の半規管からの電気信号の頻度にさが生じそれを脳が解析し頭が左に回転したことがわかるのです。

半規管からの情報と眼や筋肉・腱からの情報の不一致がめいという感覚異常を引き起こす。
静かにイスに座っていて突然左耳に異常が起こるとったとします。左の外側半規管に異常が起こり、半規管からの電気信号の頻度が100から140に増加したとします。右の外側半規管は正常ですので電気信号の頻度は100のままです。すると左右の半規管からの信号に差ができます。さきほど頭が回転するときの半規管からの信号の差から脳は頭が左に回転していることがわかるということをお話しました。それと同様に、この場合も脳は左右の半規管からの信号の頻度の差を解析し頭が左へと回転したと判断します。ところが実際は、頭は静止しているのですから、視覚や固有知覚からは頭は静止しているという情報が脳へ起こられてきます。耳からは頭が左へ回転しているという情報が、眼(視覚)や筋肉・腱(固有知覚)からは頭が静止しているという情報が同時に送られてきてその情報の不一致、ミスマッチがめまいという異常感覚を生み出します。めまいとは体や外界が動いていないのに動いていると錯覚している状態であるということはこのことを意味しているのです。
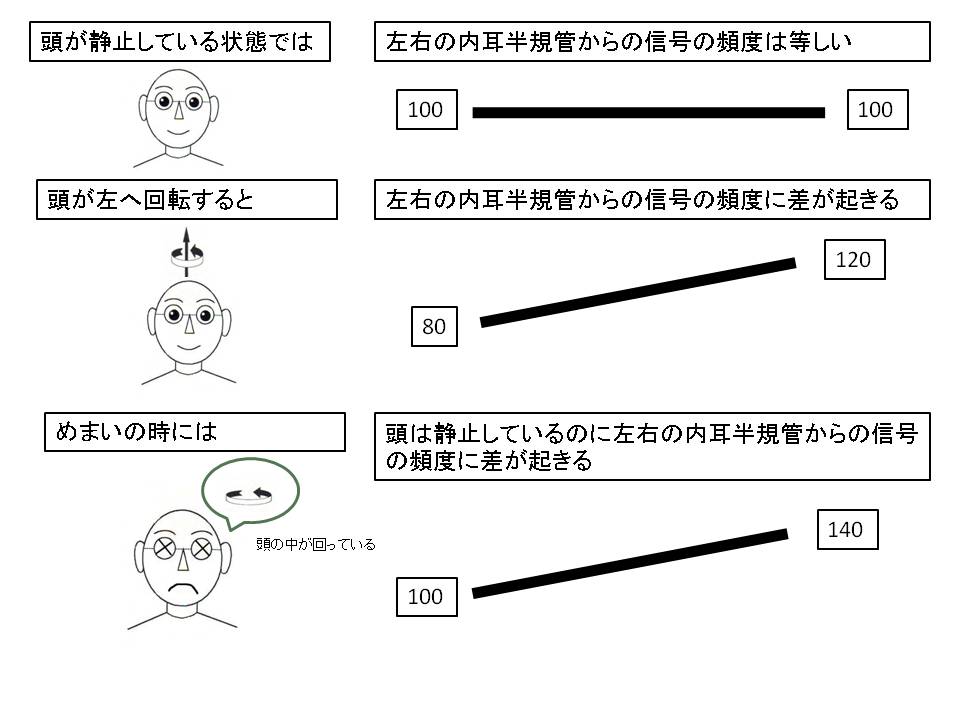
もう一度まとめると。
頭が静止している状態では左右の内耳半規管からの信号の頻度は等しくなっています。頭が左に回転すると左の半規管からの信号の頻度は増加し、右の半規管からの信号の頻度は逆に減少します。左右の内耳半規管からの信号の頻度の差が起こり、これをもとに頭が左に回転したことを感じ取ることができます。めまいのときには頭が静止しているのに、内耳におこる病気によって左右の内耳半規管からの信号に差がおこります。内耳からの情報と眼や固有知覚からの情報に不一致、ミスマッチが起こりめまいがおこります。頭は静止していますが、頭の中で回っている感覚が生じます。
めまいの検査
めまいの検査を受けられる方へ
病気によっては検査によりめまいが誘発される場合がありますが、多くの場合一過性のものです。
温度眼振検査では三半規管が正常の場合にめまいが一過性に誘発されます。ほとんどの場合は問題となる強さではありません。
眼球運動検査
めまいの診断に不可欠な眼球運動検査
頭を左右に振ると内耳三半規管への刺激となり、半規管を中心とする眼球運動反射が起こります。眼球運動を観察しこの眼球運動反射を確認することで内耳三半規管の状態を検査することができます。同時に眼球運動反射は小脳や脳幹などの脳の働きも関与してしています。従って眼球運動の検査は脳(中枢神経系)の診断にも不可欠です。
眼球運動観察の方法

- 赤外線CCDカメラを組み込んだゴーグルを装着し眼球運動を観察します。
- 暗視野で眼球運動が観察できることが利点です。

- 電気眼振図は眼の両端に電極を装着、眼球運動を記録する検査です。
眼振検査

- 眼振とは身体のバランスの異常があるときに認められる眼球運動の異常です。
- CCDカメラでは一方にゆっくり動いた眼球が急速に元にもどる運動が律動的に繰り返されることが観察されます。
- 右の電気眼振図では眼振がのこぎり状の眼球運動として記録されています。電気眼振図は眼の両端に電極を装着、眼球運動を記録する検査です。
回転検査

- 眼を閉じてイスを左右に動かすと眼球がイスの動きと反対方向に左右に動く反射が起こります。
- これは三半規管の頭の動きに対する反応です。
- 右の記録では眼が左右に動くのが正弦波のように動いていることがわかります(上が右、下が左)。
- さらに波がのこぎり状になっているのがわかります。
- これらは三半規管の反応です。
- 三半規管の障害が起こるとこの波が小さくなりさらには消失します。
- 注意が必要なことは一方の耳の三半規管が正常であれば眼球運動の波が起こることです。
- 一方の三半規管が障害では波ののこぎりが左右(図では上下)で大きさが異なること特徴です。
- ただし、回転検査は記録が難しいことが欠点です。
温度眼振検査
- 外耳道に冷水を入れると三半規管に刺激が加わり眼振が出現します。
- この反応を温度眼振反応といいます。
- 眼振が出現すると周りがぐるぐる回る感覚がおこります。
- 三半規管の障害が高度であると温度眼振は起こりません。冷水を外耳道にいれても眼振が誘発されず、回転する感覚もおこりません。
- 片側の三半規管を調べることができる貴重な検査です。
視標追跡検査
- 左右に動く赤い指標を頭を動かざずに眼だけ追いかける検査で小脳の機能検査です。
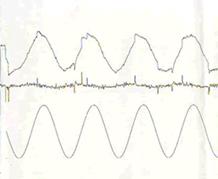
- 正常の指標追跡検査では下段の指標の動きに従って眼球が左右に(図の上方が右、下方が左)きれいの波のように動いているのがわかります。
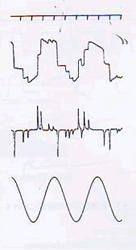
- 指標を滑らかに追うことができずに眼球の運動が階段状に記録されています。
- 小脳障害が疑われる所見です。
視運動性眼振検査
- 正常では次から次へと眼の前を通過する赤い指標を捉える眼の動きがのこぎりの歯のように記録されています。
- 脳幹に病気があると視運動性眼振がうまく起こりません。
眼球運動検査の要点
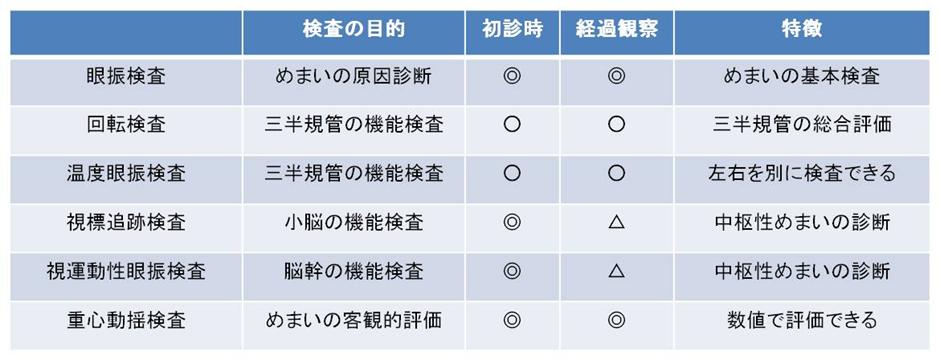
重心動揺検査
起立した時の身体の揺れを検査する重心動揺検査
- 検査台の上に立ち身体のふらつきを計測する検査が重心動揺検査です。
- 計測結果はコンピュータで解析され客観的に評価されます。
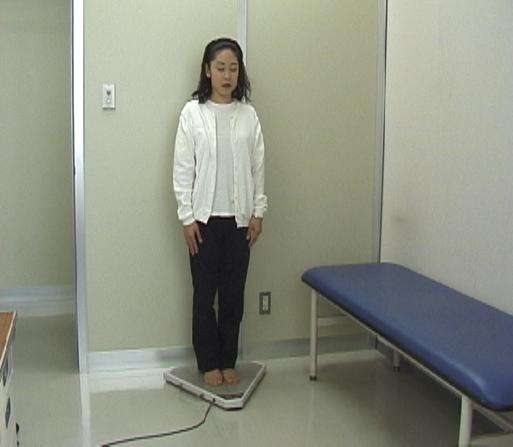
- 前方の指標を見つめて検査台の上に起立し1分間計測します。
- 続いて眼を静かに閉じ、1分間同様に計測します。
- 頸部カラーで頸部で固定し、開眼・閉眼それぞれ同様に測定します。
- 軟らかいラバーの上に立ち開眼・閉眼それぞれ同様に測定します。
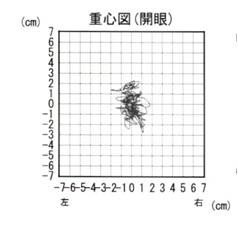
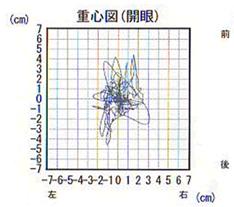
- 身体の揺れが重心の軌跡として描かれます(重心図)。
- 重心の軌跡が6つの指標(数値評価されます
- 評価される指標(数値)
1)軌跡面積 2)速度 3)密集度 4)重心移動(前後方向)
5)重心移動(左右方向) 6)ロンベルグ率 - それぞれの指標は6角形で表現されその形・大きさで重心動揺が評価されます(グラビチャート)。
姿勢を保つ仕組み

固い1本の棒が立つのとは違い、身体がわずかに揺れながら私たちの姿勢は保たれています。この揺れを立ち直り反射といいます。この立ち直り反射が一定の範囲内で起こることが姿勢の維持に重要です。私たちの身体は足や膝の関節、股関節そして脊椎で構成され、柔軟性があります。この柔軟性が適切な立ち直り反射には不可欠です。身体が硬くなるとうまくバランスがとれなくなるのです。この立ち直り反射を測定する検査が重心動揺検査です。
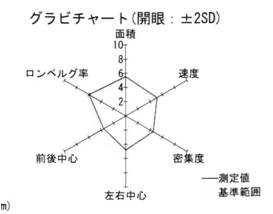
重心動揺検査:6つの指標
①軌跡面積
- 身体の揺れが測定されその揺れの大きさが軌跡面積で評価されます。
- 軌跡面積が大きいほど身体の揺れが大きいことを意味しています。
- めまいの原因の診断にはあまり役立ちません。
- めまいの障害の程度を数値で客観的に評価することができます。
- 重心の揺れの速さを意味します。
- 単位軌跡長(1秒間に移動した距離の平均値)とも呼ばれます。
- 単位軌跡面積ともいいます。
- 立ち直り反射の頻度を表します。
- 密集度の増加は立ち直り反射が頻回に起こっていることを意味します。
- 身体の揺れの中心(重心)のずれを表します。
- 重心のずれは前後・左右方向の両方で評価されます。
- 重心のずれは三半規管や脳の異常ばかりでなく変形性脊椎症・脊椎側彎症・関節の変化などでも起こります。
- 誰でも身体の揺れは眼を閉じると大きくなります。
- 眼を開けた時の軌跡面積と眼を開けた時の軌跡面積の比をロンベルグ率といいます(閉眼軌跡面積/開眼軌跡面積)。
- ロンベルグ率の正常値は0.3~2.5です。
結果の解釈
患者さんの重心動揺の状態を評価するために上にあげた6つの指標すべてを用いるわけではなく、主に①軌跡面積②密集度③ロンベルグ率を用います。
①軌跡面積の異常
- 軌跡面積の増加は身体の揺れが大きいことを意味します。
- 軌跡面積の増加は三半規管の異常(末梢性めまい)、脳の異常(中枢性めまい)いずれでも起こります。
- 末梢性めまい、中枢性めまい以外のめまいでも軌跡面積の増加が認められることがあります。
- 軌跡面積の増加はめまいの原因の診断よりめまいに伴う平衡障害の程度の評価に有用です。
- 特に経過観察や治療効果の評価に役立ちます。
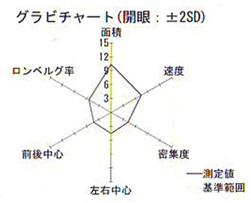
②密集度の異常
- 密集度の増加は立ち直り反射頻度の増加を意味します。
- 密集度の増加(立ち直り反射頻度の増加)は身体のしなやかさが失われていること示しています
- 密集度の増加(身体のしなやかさの低下)を起こす状態。
①中枢性疾患:パーキンソン病など
②整形外科疾患:頚肩腕症候群・変形性頸椎症・変形性脊椎症・変形性関節症など
③精神的緊張の持続、運動不足など身体の筋緊張の高い状態

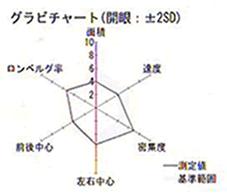
③ロンベルグ率の異常
- ロンベルグ率の増加する状態は主に三半規管の異常(末梢性めまい)です。
- 軌跡面積の増加が増加している(身体の揺れが大きくなっている)が、ロンベルグ率が増加しない状態は中枢性めまい、特に小脳障害が疑われます
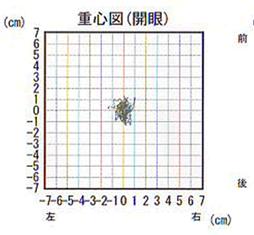
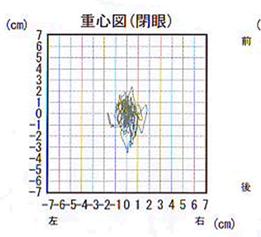
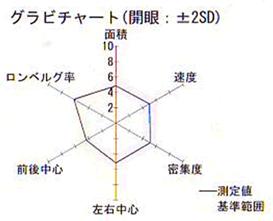
めまいの病気
めまいの原因疾患
めまいというとメニエール病・良性発作性頭位めまい・前庭神経炎などの耳の病気でおこるめまいや脳梗塞・脳腫瘍などの頭の病気でおこるめまいを考えることが多いのですが、めまいの原因は複雑多岐でめまいを引き起こす病気は耳や頭の病気ばかりではありません。平成7年2月から平成23年12月までに小林耳鼻咽喉科内科クリニックを初診されためまいの患者さん3661例のめまいの原因疾患の統計をご覧いただき、めまいの原因にはどのようなものがあるかを理解するのにお役立てください。
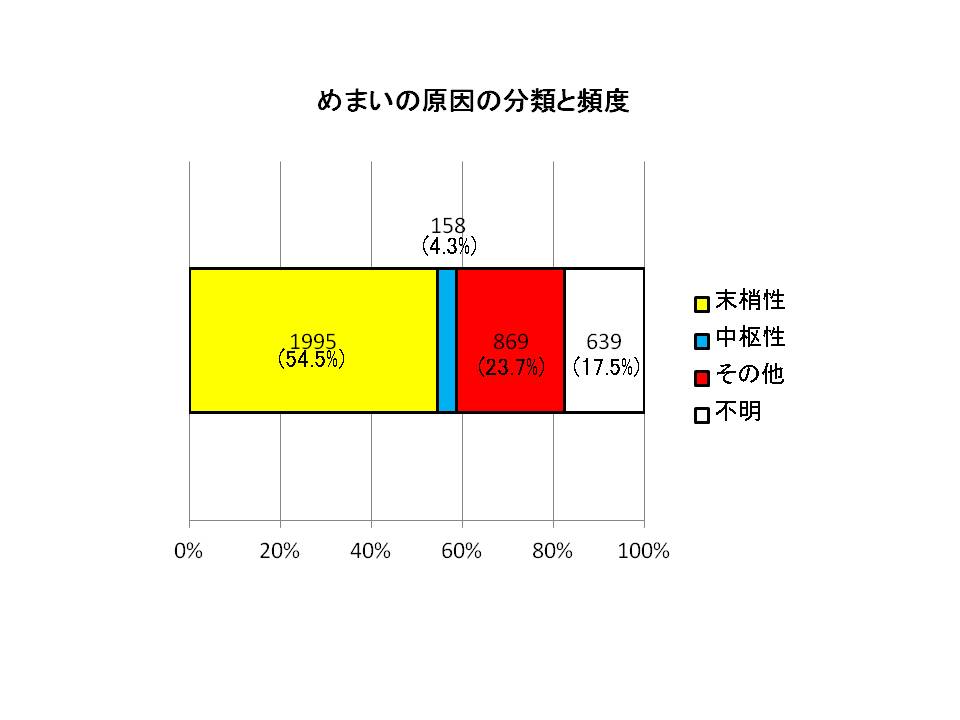
- 1995例54.5%)とめまいの原因疾患の半数以上は耳の病気。
- 頭の病気で起こる中枢性めまいは少なく当院で4.3%。
- 耳の病気・頭の病気以外の原因で起こるめまいは869例(23.7%)と耳の病気の約半数。
- 原因不明のめまいが639例(17.5%)存在する。
- 最も頻度のたかいめまいは良性発作性頭位めまい(耳の病気)で769例(21%)。めまいの5人に一人は良性発作性頭位めまい。
- 有名なメニエール病は375例(10.2%)。10人に一人。
- 耳の病気・頭の病気以外のめまいは起立性調節障害(257例7%)、頸性めまい(211例5.8%)、心因性めまい(157例4.3%)が多い。
- 頭の病気(中枢性めまい)は158例(4.3%)。
- 原因がはっきりしないめまいが639(17.5%)がある。
| 診断のつくめまい | 実数 | % |
|---|---|---|
| 良性発作性頭位めまい | 769 | 21 |
| メニエール病 | 375 | 10.2 |
| 起立性調節障害など | 257 | 7 |
| 頸性めまい | 211 | 5.8 |
| 中枢性めまい | 158 | 4.3 |
| 心因性めまい | 157 | 4.3 |
| 突発性難聴 | 139 | 3.8 |
| 前庭神経炎 | 52 | 1.4 |
| 内耳炎 | 50 | 1.4 |
| 自律神経失調症 | 48 | 1.3 |
| 原因不明 | 639 | 17.5 |
| その他の末梢性 | 610 | 16.7 |
| その他 | 196 | 5.3 |
3大耳性めまい
耳の病気で起こるめまい(末梢性めまい、あるいは内耳性めまい)には代表的な病気が3つあります。
メニエール病
- 小林耳鼻咽喉科内科クリニックめまいの患者の10.2%。
- 難聴を伴うめまい発作を繰り返し病気が進行する。
- 内耳にリンパ液が過剰に蓄積される内リンパ水腫が原因で起こる。
- 米国耳鼻科学会の診断ガイドラインに基づき診断を行う。
- 米国耳鼻科学会ガイドラインによるメニエール病確実例とは、①20分以上の自発性回転性めまい発作がいままでに2回以上あった。②聴力検査で難聴が確認される③難聴のある耳に耳鳴り・耳閉感がある④原因が不明
- 進行度(StageⅠ・Ⅱ・Ⅲ・Ⅳ)により治療法と成績が異なる。
- 治療の基本は薬物療法であり、めまい発作の反復を抑えることが目標である。抗めまい薬(ベタヒスチンやジフェニドールなど)や利尿剤(イソソルビドなど)が投与される。長期投与が原則である。
- めまい発作時にステロイドを投与することがある。
- 初期の薬物療法が効果のない場合に行う最近導入された治療法として薬物の鼓室内注入療法と中耳加圧療法がある。
- 薬物の鼓室内注入療法とはメニエール病に効果があるとされる薬物を鼓膜経由で鼓室内に注入し内耳への薬物到達を高める治療法である。薬物にはゲンタマイシン・ステロイド等が用いられる。
- 中耳加圧療法とは外耳道経由で圧を内耳に加え内リンパ水腫を軽減させる治療法である。
- 薬物療法が無効の進行例には手術療法がおこなわれることがある。比較的早期に手術を行うこともある。
- ストレスがメニエール病の発作を誘発させることが多くストレス・マネージメントも重要。
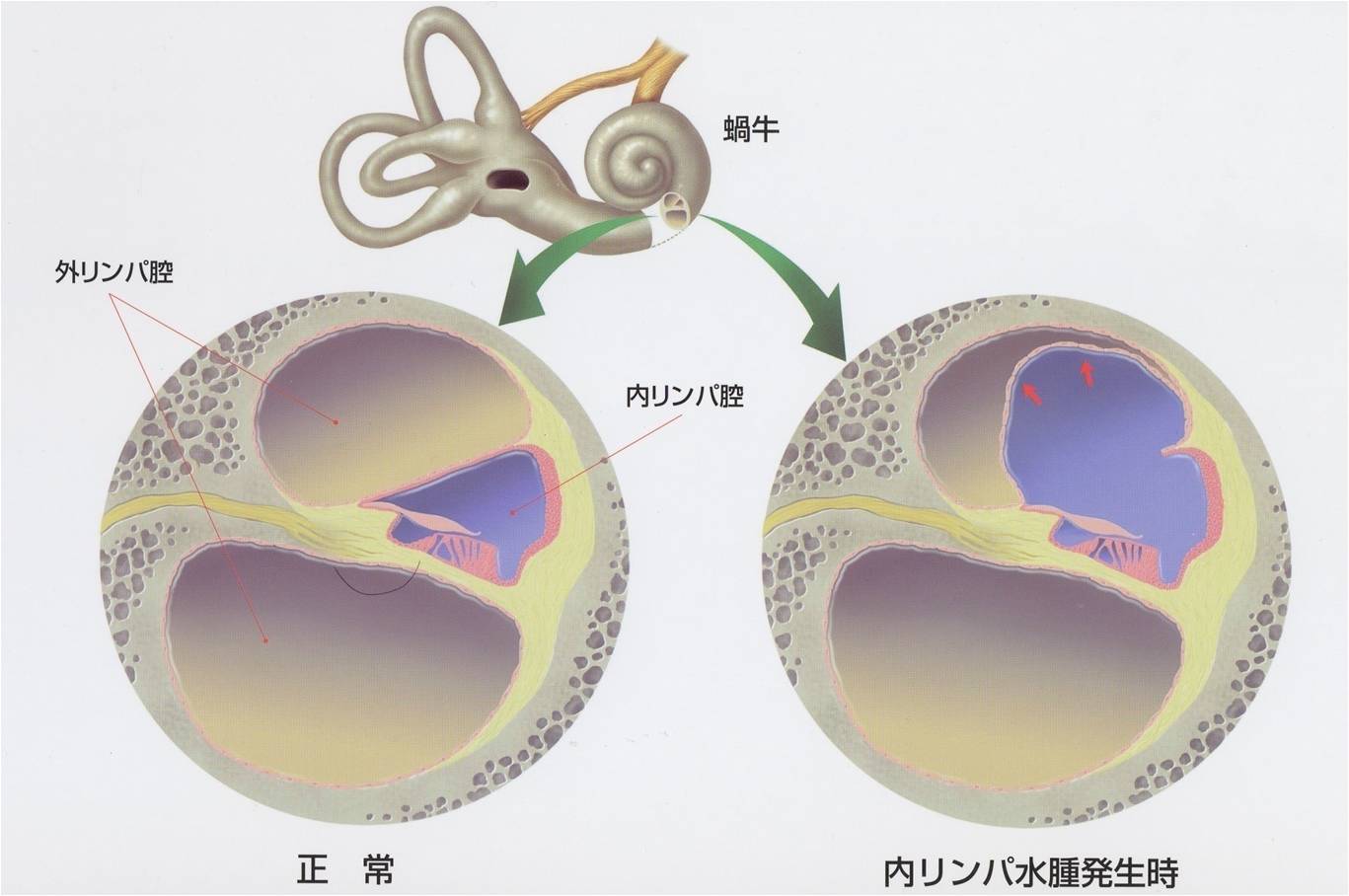
内耳蝸牛の内リンパ腔に内リンパ液が過剰に蓄積し内リンパ水腫が形成されることがメニエール病の本態です。
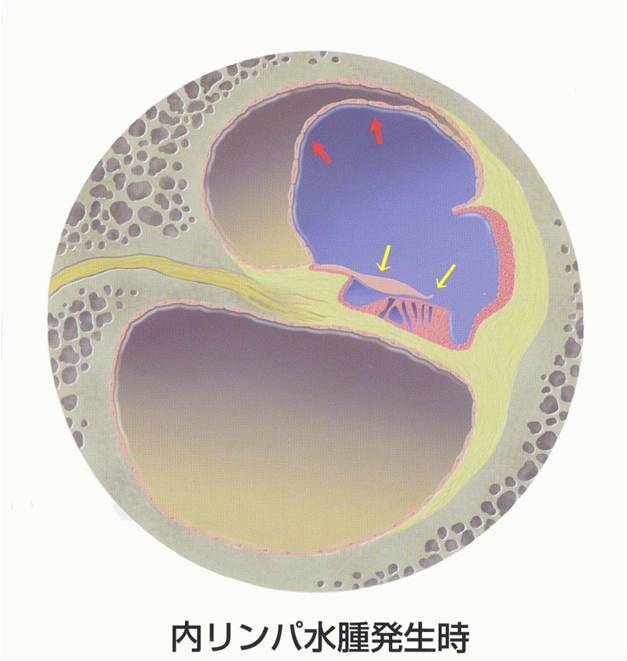
内リンパ水腫が発生すると(図赤い矢印)、内リンパ腔の圧力が高まり、音を感ずる有毛細胞に影響を与えます(図の黄色の矢印)。これによって低い音を感ずる細胞が障害され低音域の難聴が出現すると考えられています。メニエール病の初期では内リンパ水腫は増悪・寛解を繰り返します。それに伴い初期の聴力障害も良くなったり
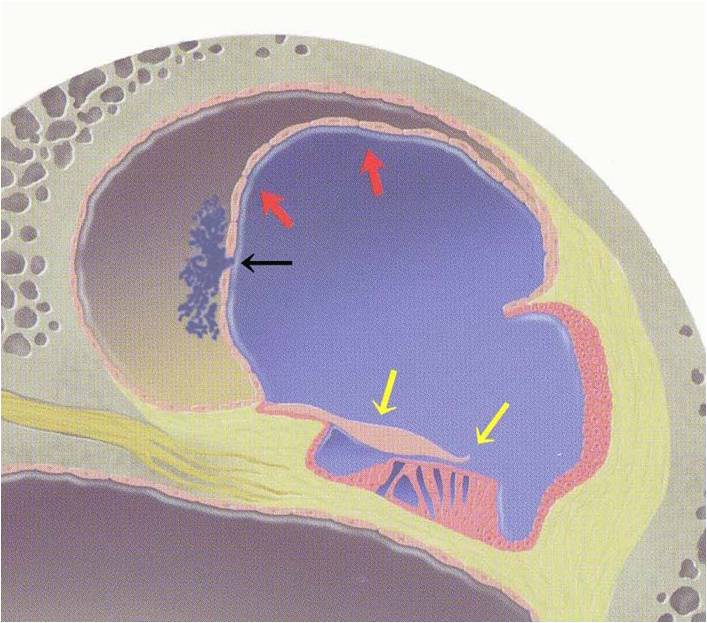
内リンパ水腫が増悪すると時に内リンパ腔と外リンパ腔を境する薄い膜(ライスネル膜)に亀裂が生じることがあります。亀裂が生じるとそこを通して圧の高い内リンパ液が外リンパ腔に漏出します(図の黒い矢印)。内リンパ液と外リンパ液は組成が異なり、内リンパ液ではカリウムの濃度が高いのが特徴です。内リンパ液の漏出はカリウムが外リンパ腔へ漏出すること意味します。カリウムは神経感覚細胞を障害する作用があります。内リンパ液の漏出は内耳感覚細胞の障害を引き起こし強いめまい、難聴、耳鳴りが起こります。これがメニエール病のめまい発作といわれるものです。
内リンパ腔と外リンパ腔の圧が等しくなると内リンパ液の漏出は止まります。その後外リンパ腔のカリウムは吸収され外リンパ液の組成は正常に戻ります。その結果めまい発作は終息します。このような水腫形→ライスネル膜の亀裂→水腫軽減を繰り返すことがメニエール病の特徴であり、その結果内耳感覚細胞の不可逆的な変化を引き起こします。このようにしてメニエール病は進行していきます。
良性発作性頭位性めまい
- 小林耳鼻咽喉科内科クリニックめまいの患者の21%。
- 頭あるいは体を動かすたびに短時間のめまいを繰り返すことが特徴。
- 寝返りをしたり、朝寝床から起き上がったり、夜横になると短時間の回転性めまいを訴えることが多い。
- 内耳耳石表面のカルシウム結石が剥がれ落ち、三半規管に迷い込んで起こる。
- 厚労省研究班診断の手引(1974)に基づき診断を行う。
- 厚労省研究班診断の手引(1974)による良性発作性頭位めまい確実例とは、①特定の頭位により誘発される回転性めまい②めまいの出現時に特徴的な眼振(体のバランス異常を示す眼球運動異常)が認められる。③めまいとは直接関連をもつ蝸牛症状、頸部異常および中枢神経症状を認めない。
- 剥離耳石が三半規管に迷い込みやすい体位があると考えられている。①頭を低くする仕事(庭仕事のような)②普段枕が低い。③横になってテレビをみる。④長期間入院のベット上安静
- 一か月程度で自然に治癒することも少なくない。
- 耳石置換法と呼ばれる浮遊耳石を三半規管から移動させる理学療法が有効。
- 反復する患者さんがいる。まれに難治の患者さんがいる。
- 骨密度の低下している患者さんはこの病気になりやすく、治りにくいという報告がある。
- 耳石体操が予防に役立つとされる。

感覚細胞のの表面を覆う耳石の電子顕微鏡写真。亀裂が入った石があるのがわかる。このような場合耳石の剥離が起きやすいと推測される。
前庭神経炎
- 小林耳鼻咽喉科内科クリニックめまいの患者の1.4%。
- 突然回転性めまいが起こることが多い。
- めまいは1日以上続くことが多い。
- 厚労省研究班診断の手引(1974)に基づき診断を行う。
- 厚労省研究班診断の手引(1974)による前庭神経炎確実例とは、①めまいの大きな発作は通常1回。②温度眼振検査に異常を認める。③めまいとは直接関連をもつ蝸牛症状、および中枢神経症状を認めない。
- めまいの発現に先行して感冒様症状などを示すことがある。
- 単純ヘルペスウイルス感染によるとされる。
- めまい発作初期は安静にこころがける。
- 前庭体操・平衡訓練が有効。
- 抗めまい薬・ステロイドがめまいの症状の期間を有意に短くするとされる。
- 抗ウイルス薬は効果がないとされる。
その他の耳性めまい
突発性難聴
- 当クリニックではめまい患者の3.8%
- 突然高度な難聴が起こる。
- めまいを伴うことがある。
- 厚労省研究班診断の手引き(1974)に基づき診断を行う。
- 厚労省研究班診断手引きによる突発性難聴確実例 ①突然難聴がおこる②高度な感音難聴③原因が不明、または不確実
- 治療成績をを左右するもの①発症1週間以内に治療開始すれば成績は良好②めまいを伴うものは治療成績が悪い③難聴が高度であるほど治療成績が悪い。
- ステロイドを中心に治療
内耳炎
- 小林耳鼻咽喉科内科クリニックめまいの患者の1.4%
- 慢性中耳炎特に真珠腫性中耳炎に合併するものがほとんど。
- 急性の末梢性めまい(耳性めまい)に準じた薬物療法を行う。
- 感染の増悪がある場合は適切な抗生物質の投与を行う。
- 慢性中耳炎に対する手術療法(鼓室形成術)が必要になることが多い。
- 炎症性に半規管に瘻孔(穴があく)が形成されることもある。
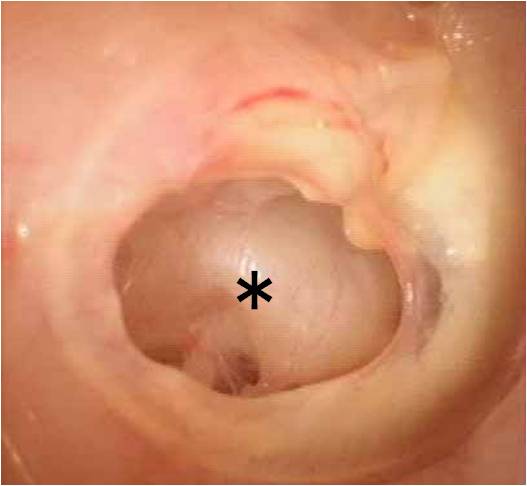
慢性中耳炎の鼓膜穿孔(*)
見逃されやすいめまい -耳の病気・頭の病気以外のめまい 主な3つの疾患ー
起立性調節障害
- 当クリニックではめまい患者の7%。
- 体動にともなう血圧の変化によりめまいがおこる。
- 浮動性めまいや立ちくらみのことが多いが、回転性めまいを訴えることもある。
- 小児起立性調節障害研究会の起立性調節障害診断基準に基づき診断を行う。
- この基準は小児を中心としたものであるが成人の場合にも有用とされる。
- 仰臥位と立位の血圧を比較する起立試験が診断に役立つ。
- 循環血液量の減少・自律神経障害・薬物の副作用などが原因となる。
- 起立性調節障害をひき起こす病気には、①パーキンソン病・多発性硬化症・脳血管障害などの中枢性疾患による自律神経障害②糖尿病性末梢神経障害・アルコール性末梢神経障害などの末梢神経障害による自律神経障害③脱水・貧血・妊娠などの循環血液量の減少などがある。
- 原因のはっきりしない自律神経障害による起立性調節障害によるものが最も多い(特発性起立性調節障害)
- 起立性調節障害を起こす薬物も少なくないので注意を要する。
- 起立性調節障害を起こす薬物には、利尿剤・抗狭心症薬・降圧剤・抗精神病薬・抗うつ剤・抗パーキンソン薬
- 治療 ①原疾患の治療②生活指導(規則正しい生活・早寝早起き・高めの枕・規則正しい食事・運動・塩分の摂取(心不全や腎機能障害の時は注意)・症状の強い時・高齢者では急激な体位変換をさける(起床・排便排尿・入浴など)③薬物療法(昇圧薬・血管収縮薬・安定剤・自律神経機能改善薬)
頸性めまい
- 当クリニックではめまい患者の5.8%。
- 頸部の回転または伸展によって様々なめまいを訴えることが多い。頸部を動かさなくても浮動性めまいを訴えることもある。
- めまいの他,頭痛,項部痛,嘔気,冷汗,その他各種の不定愁訴を訴えることがある。
- むちうちなどの頭頸部外傷後に起こることもある。
- 診断のガイドラインが確定されてなく、症状と検査所見を総合して診断を行う。
- よく認められる検査所見:①頸部運動に伴う起立姿勢の動揺と転倒傾向②頸部運動・頸部振動刺激に伴う眼球運動の異常③頸椎レントゲン検査の異常④頸部カラー装着による症状・平衡機能の変化
- 原因が多彩であり、その結果症状や検査所見が一定でなく診断が難しいことも少なくない。
- 特殊なものに椎骨脳低動脈循環不全がある。
- 治療:①頸部の理学療法(ストレッチ・マッサージ・牽引・カラーによる頸部固定など②薬物療法(筋弛緩作用のある安定剤・筋弛緩剤)③運動全身の運動も大切(散歩・ジョギング・水泳など)
- 生活習慣の改善やストレスマネージメントも有効である。
心因性めまい
- 当クリニックではめまい患者の4.3%
- めまいは回転性のこともあれば浮動性のこともあり様々。目の前が真っ暗になる(眼前暗黒館)やよろめき(平衡障害)を訴えることもある。
- 耳鳴、耳閉塞感、頭重感、肩こり、不眠、気分がすぐれない、脱力感など自律神経症状や精神的不定愁訴を伴うことが多いが、聴力検査で難聴が確認されることは少ない。
- めまいの発症にストレスなど心理的な契機、誘因が認められる。
- 心因性めまいには3つの型がある。①うつ病・不安神経症・パニック障害などの病気でめまいが伴う場合②メニエール病・起立性調節障害・頸性めまい・自律神経失調症などのめまい疾患の発症に心理的誘因が強く関係する場合③めまいがストレスとなり精神的・肉体的緊張を生じ新たな問題を生む場合
- うつ病・不安神経症・パニック障害などの病気の場合平衡機能検査には異常がないことが一般的。その他の場合はめまいの現疾患に応じた検査所見が認められる。
- 各種の心理テストで心因性反応を思わせる所見を認めることが多い。
- 治療 ①カウンセリング・心理療法②薬物療法(抗不安薬・抗うつ剤など)③心身医学的治療・自律訓練法など④精神科専門医の診療が必要となることもある。
持続性知覚性姿勢誘発めまい(PPPD)
- 最近話題になっている新しい疾患概念。
- 病態は明らかではないが,姿勢制御,空間識,情動に関わる感覚処理の異常が原因である機能性疾患と考えられている。
- 純然たる器質性あるいは精神疾患ではない。
- 主たる症状は3か月以上続く浮動感,不安定感,非回転性めまいである。
- 症状は①立位,②能動あるいは受動運動,③動くものや複雑な視覚パターンなどの視覚刺激により増悪する。
- 多くの場合,めまいの原因となる前庭疾患,精神疾患,内科疾患が先行し,それらが軽快したのちにも上記の症状が持続する。
- PPPDは単独で存在する場合も,他の前庭疾患と併存する場合もある。
- 現時点で,PPPDを診断する特異的な検査はない。
- 過去に報告された疾患の中では恐怖性姿勢めまいに類似し,高頻度に見られる疾患である。
- 治療としては,SSRIなどの抗うつ剤,前庭リハビリテーション,認知行動療法の有効性が報告されている。
めまいの治療
耳性めまいの薬物療法
耳性めまい急性期の治療
①内耳の機能の改善
三半規管をはじめとする内耳前庭機能障害を改善しめまいの症状軽減する。抗めまい薬がその代表。
②前庭代償過程の促進
内耳前庭機能障害に対する脳の適応現象(代償過程)を促進させめまいを軽減させる。抗めまい薬の一部、副腎皮質ステロイド。③めまいに伴う悪心・嘔吐の軽減
患者さんが最も苦しむ悪心・嘔吐を軽減させる。鎮吐薬・抗めまい薬の一部。
④めまいに対する不安感の改善
めまいがストレスとなり不安感が強いとめまい症状が強くなるため不安感を改善することが重要。いわゆる安定剤。めまい急性期薬物治療のメカニズム
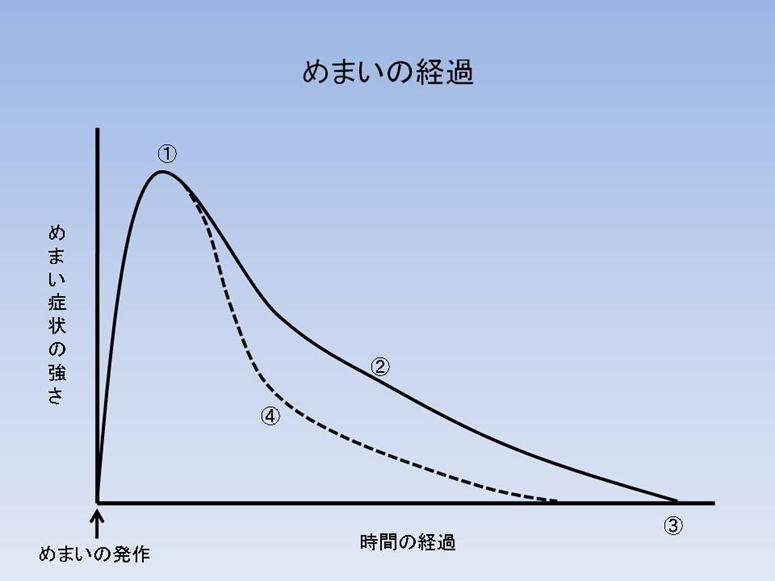
- 内耳前庭機能障害によりめまい発作が出現する。障害が急速に起こるほど、また程度が強いほどめまい症状が強くなる(図の①)
- 内耳前庭機能障害はその後徐々に回復し、それに伴ってめまい症状が軽快する(図の②)。
- 内耳前庭機能障害が完全に回復するとめまい症状が消失する(図の③)。抗めまい薬は内耳前庭機能障害を改善しめまい消失までの時間を短縮する。
- 内耳前庭機能障害に対する脳の適応現象(代償過程)が起こりめまい症状はさらに軽減する(図の④)。副腎皮質ステロイドおよび抗めまい薬の一部は代償過程を促進させめまい症状を軽減させる。
- めまいには自律神経反射をともない悪心・嘔吐などの症状が起こる。これに対して鎮吐剤が有効。
- めまいは患者さんにとってストレスとなり不安感が強くなる。それが新たな精神的な緊張を生み症状を複雑にさせる。抗不安薬(安定剤)がこの場合有効。
耳性めまい治療に用いる薬物
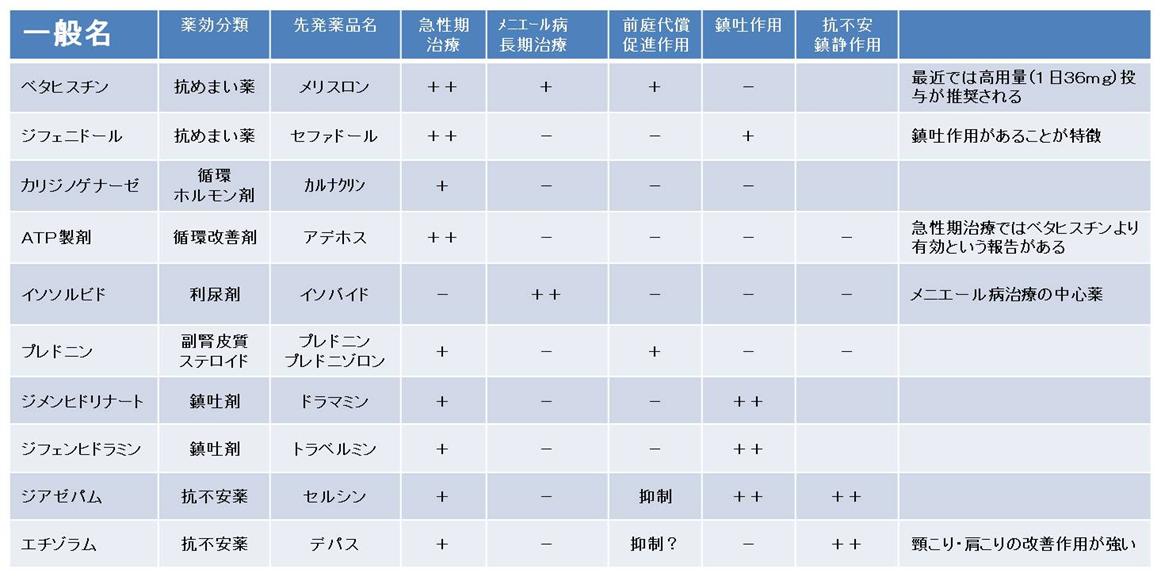
- 薬剤の臨床研究で最も信頼性が高いとされるランダム化二重盲検研究で有効性が確認された場合を++とし、それ以外の研究で有効性が確認された場合を+とした。
- めまい治療薬の臨床研究の多くは薬物投与期間が2~4週間であり、これらの研究で明らかになっているのは急性期治療における有効性である。これらの薬では反復するめまいや慢性めまいの長期治療の有効性は確認されていない。
- メニエール病の長期治療薬に関する二重盲検研究のレヴュー(いくつかの異なる研究を統計学的に処理し有効性を検定する方法)ではベタヒスチンと利尿薬のみがメニエール病の長期治療に有効とされる。
- ベタヒスチンと利尿薬がメニエール病以外の慢性めまいの治療に有効であるとする臨床研究はいまのところ報告されていない。
- これら薬の有効性が確認された臨床研究の対象症例はメニエール病を中心とする耳性めまいであり、従ってこれたの薬が有効なのは耳性めまいの場合である。最近ベタヒスチンが耳性めまい以外のめまい(椎骨脳底動脈循環不全)の治療に有効であったというレヴューの報告がある。
めまいのリハビリテーション・理学療法・運動療法
良性発作性頭位めまいに対する耳石置換法
耳性めまいで最も多い「良性発作性頭位めまい」では耳石置換法と呼ばれる理学療法が有効な治療とされています。耳石置換法は決められた手順で頭位・体位を変換し三半規管に迷入した浮遊耳石を排出させる治療法です。きちんとやり方を理解すれば家庭でもおこなえる治療法ですが、行うに当たっていくつかのポイントがあり、これを誤ると逆効果、すなわち悪化させることもあります。
後半規管に耳石が迷入することが最も多く、次いで外側半規管にも迷入することもあります。前半規管への迷入はまれとされています。
後半規管に迷入した浮遊耳石を置換する方法がエプレー法です。外側半規管に迷入した浮遊耳石を置換する方法はいくつかありますが、Bar-B-Que rollが代表的です。
それぞれの耳石置換法は正しく理解すれば、患者さん自身が家庭でも行うことができる安全で効果的な方法です。インターネットで具体的な方法が公開されています。
耳石置換法を行う際のピットホール(落とし穴)
- あなたのめまいの原因は本当に良性発作性頭位めまいなのでしょうか。
- 浮遊耳石が迷入した三半規管は正しく診断されていますか。
- どの三半規管に浮遊耳石が迷入したかを須側する手掛かり
- 後半規管に耳石が迷入することが最も多い。
- 後半規管に耳石が迷入した時には朝床から起き上がる時や、夜寝ようと横に鳴る時に短時間のめまいが起こる。
- 外側半規管に耳石が迷入した時には左右に寝返りをするとめまいが起こることが多い。
- 前半規管に耳石が迷入することはまれである。
- あなたの良性発作性頭位めまいは右耳ですか、左耳ですか。
左右の三半規管は対症的にあるため、右と左では耳石置換法が逆の関係になります。患側を誤って行うと効果がないばかりか、逆効果となることがあり症状が悪化すこともあります。患側が右か左かは症状や検査で判断します。右側を検査しているつもりで左の三半規管の反応が起こることもあり、専門医でも慎重に行う必要があります。浮遊耳石が迷入した三半規管が右なのか左なのかを診断することは耳石置換を行う上でとても大切です。家庭でおこなうには専門医の診断を受けて、正しい指導のもとおこなうことが推奨されます。
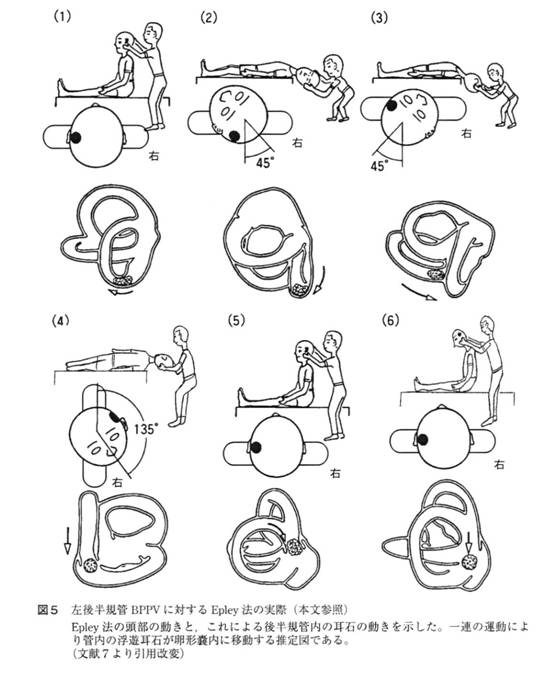
左後半規管型良性発作性頭位めまいに対する耳石置換法(エプレー法)
- 座位から左45度頸部捻転位とし2へ移行
- 左45度懸垂頭位。めまいが起きたらおさまるまで、めまいがない場合には2分程度維持。
- 右45度懸垂頭位。めまいが起きたらおさまるまで、めまいがない場合には2分程度維持。
- 懸垂頭位を維持したまま、体全体を右に回転、頭部を3よりさらに90度右下(頭位は右下135度)に捻転、持続時間は2、3と同じ。
- 座位に戻し、速やかに6へ
- 座位で45度前屈。2分程度
末梢前庭障害に対する平衡訓練
現在準備中



